Atsushi Fukunaga
Am J Clin Dermatol . 2022 Sep 15;1-14. doi: 10.1007/s40257-022-00728-6. Online ahead of print.
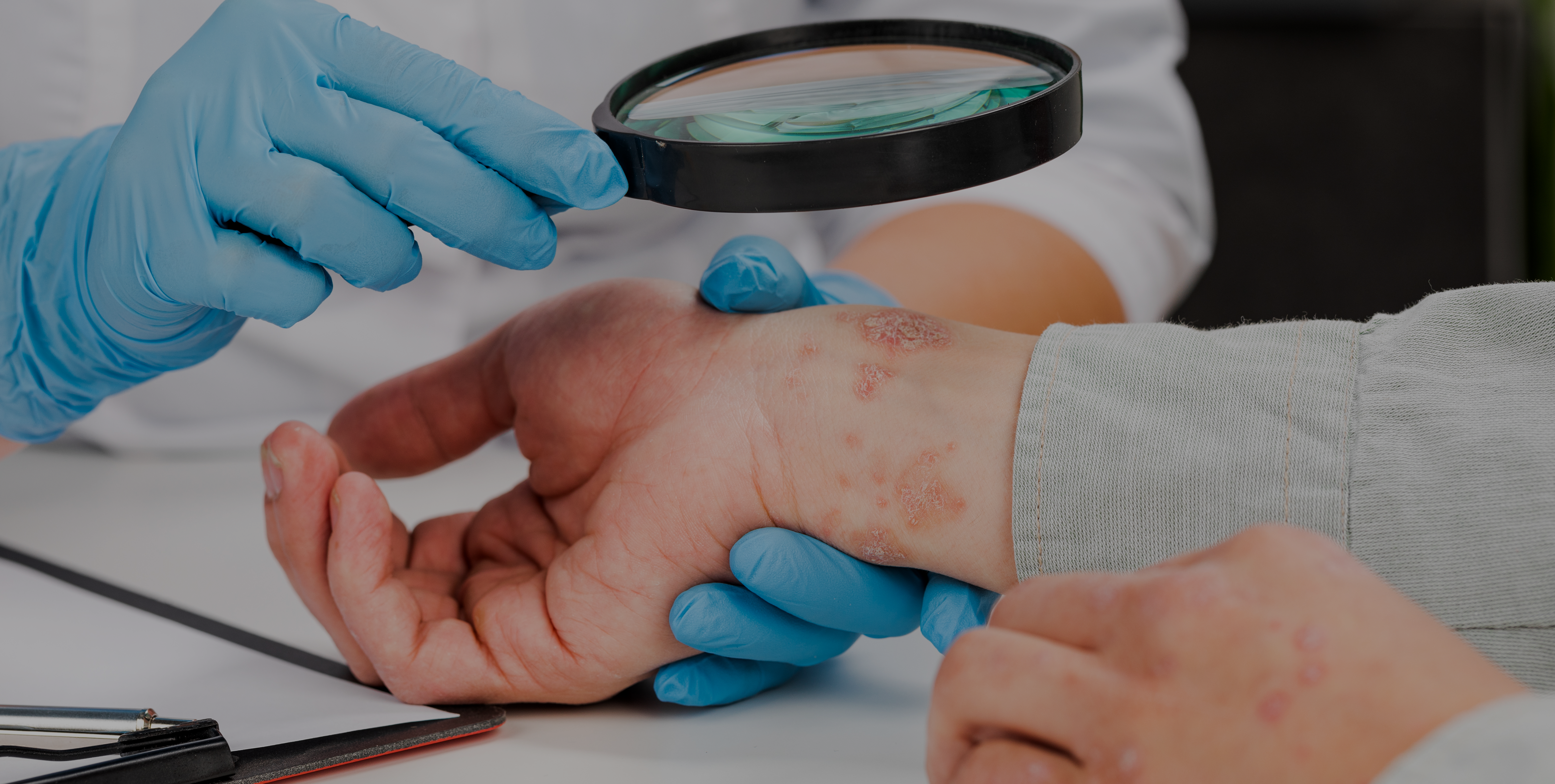
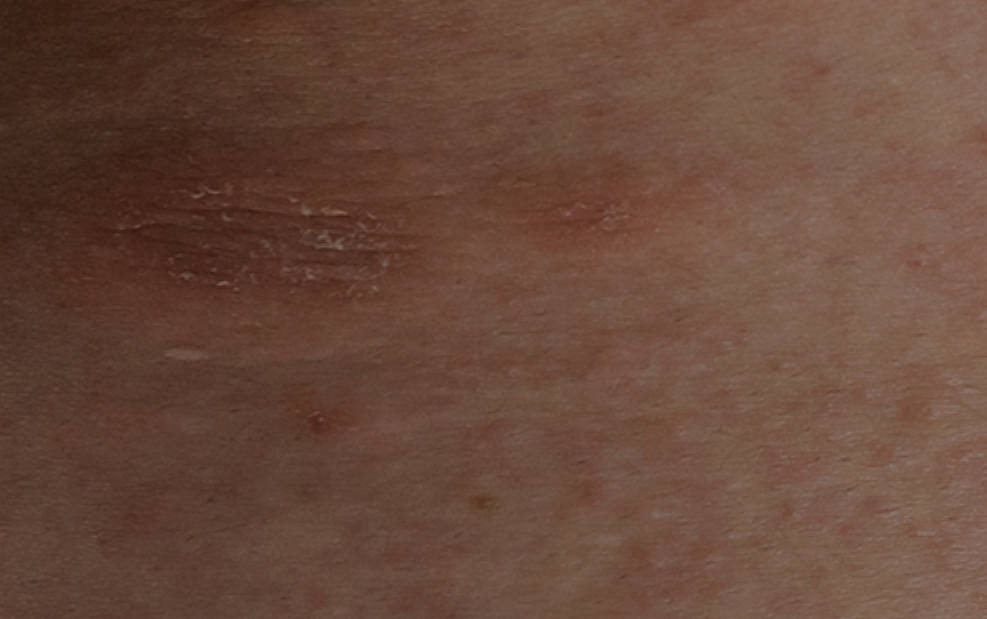
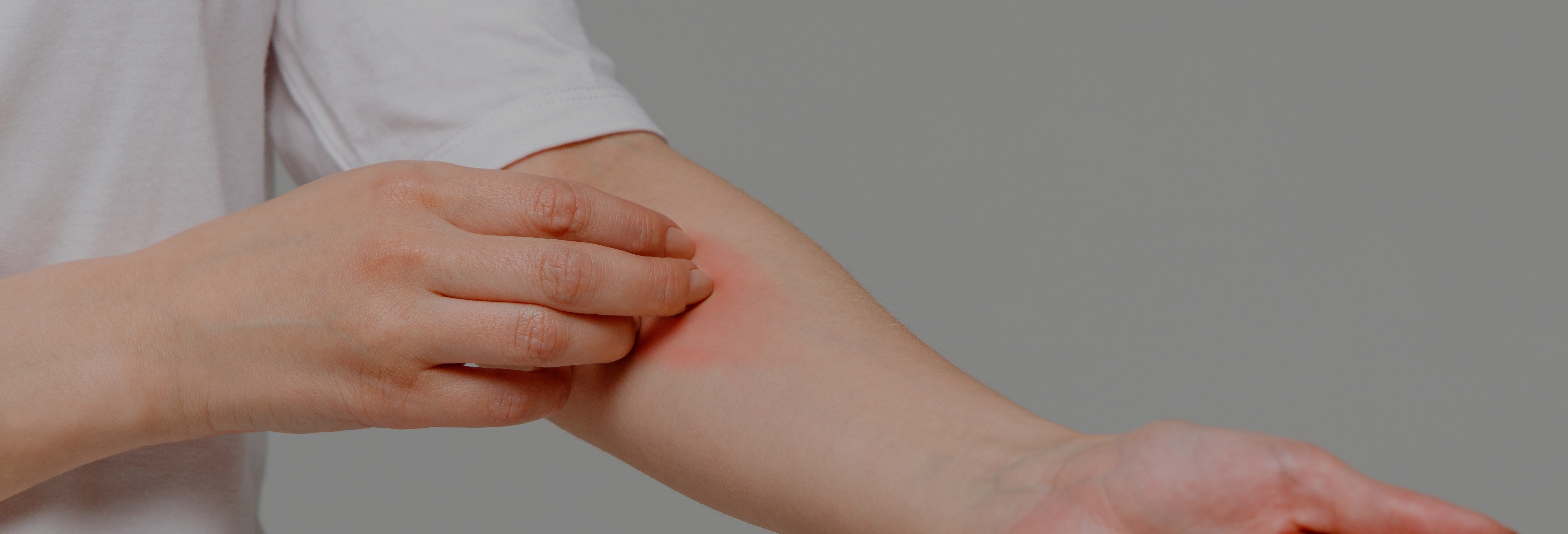
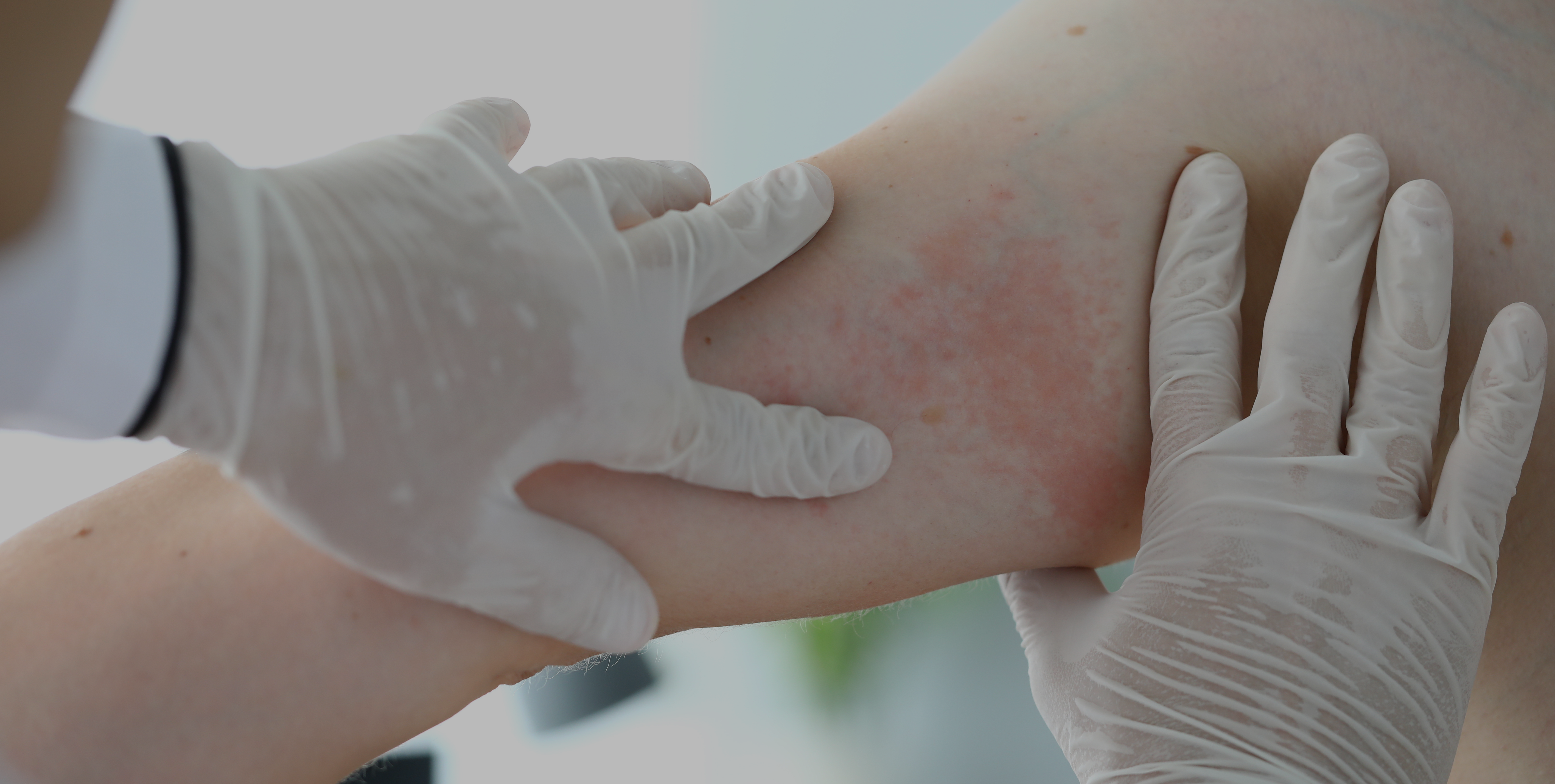
L’urticaire cholinergique est un sous-type d’urticaire chronique inductible présentant des papules douloureuses qui s’entourent d’érythèmes lors de la sudation. Le but de cet article était d’analyser les différents sous-types d’urticaire cholinergique et sa corrélation avec l’anhydrose.
Des publications récentes ont été passées en revue pour recueillir les données les plus récentes d’épidémiologie, de caractéristiques cliniques, d’approches diagnostiques, de classification des sous-types pathophysiologiques et d’approches thérapeutiques pour l’urticaire cholinergique.
Lors de l’examen de patients présentant des symptômes similaires à ceux de l’urticaire cholinergique, il est important de faire un diagnostic différentiel pour repérer tout trouble de la sudation.
Différents mécanismes contribuent au développement de l’urticaire cholinergique. Ils peuvent notamment impliquer l’histamine, une allergie à la transpiration, des substances de type cholinergique, l’occlusion des pores et une hypohydrose/anhydrose. Ces mécanismes sont importants pour identifier les sous-types d’urticaire cholinergique, les prendre en charge et les traiter de manière appropriée dans la mesure où cette affection ne se présente pas de façon homogène.